Dinda Cahyani • Apr 12 2026 • 96 Dilihat
Korupsi merupakan permasalahan serius yang masih menjadi tantangan besar dalam tata kelola pemerintahan di berbagai negara, termasuk Indonesia. Praktik korupsi tidak hanya berdampak pada kerugian ekonomi negara, tetapi juga menghambat pembangunan serta menurunkan kualitas pelayanan publik. Salah satu sektor yang rentan terhadap praktik korupsi adalah sektor kesehatan, yang memiliki peran vital dalam menjamin kesejahteraan masyarakat. Penyalahgunaan anggaran, pengadaan alat kesehatan yang tidak transparan, serta praktik suap dalam pelayanan medis menjadi contoh nyata bagaimana korupsi dapat merusak sistem kesehatan dan mengancam keselamatan masyarakat. Esai ini diharapkan dapat memberikan kontribusi pemikiran dalam upaya mewujudkan sistem kesehatan yang bersih, transparan, dan berintegritas.
Korupsi merupakan salah satu tantangan terbesar yang dihadapi sistem kesehatan di seluruh dunia, khususnya di negara-negara berkembang. Sektor kesehatan memiliki kerentanan struktural yang tinggi terhadap praktik korupsi, mengingat kompleksitas interaksi antaraktor, asimetri informasi yang tajam, serta aliran dana publik yang sangat besar. Menurut Glynn (2022), kompleksitas inheren dalam sistem kesehatan menjadikannya sangat rentan terhadap korupsi, yang berdampak buruk pada fungsi sistem kesehatan dan kondisi kesehatan masyarakat secara keseluruhan.
Di tingkat global, negara-negara berpenghasilan rendah dan menengah diperkirakan kehilangan hingga 30% dana layanan kesehatannya akibat korupsi, dibandingkan dengan 5–10% di negara-negara berpenghasilan tinggi (International Journal of Innovative Research and Scientific Studies, 2025). Kondisi ini berdampak langsung pada kualitas layanan, keterbatasan akses, hingga kematian yang dapat dicegah. Korupsi dalam sektor kesehatan mencakup berbagai bentuk mulai dari suap, penggelembungan harga pengadaan alat kesehatan, klaim fiktif dalam asuransi kesehatan, penyalahgunaan jabatan, hingga manipulasi diagnosis. Di Indonesia, persoalan korupsi di sektor kesehatan sudah mencapai tahap yang mengkhawatirkan. Indonesia Corruption Watch (ICW) mencatat bahwa kerugian negara akibat korupsi di sektor kesehatan telah menembus angka Rp 594 miliar, yang melibatkan pejabat tinggi mulai dari Menteri Kesehatan, Dirjen Kementerian Kesehatan, kepala dinas kesehatan daerah, hingga direktur rumah sakit (Indonesia Corruption Watch, 2014). Korupsi semakin memperparah kesenjangan akses layanan kesehatan di kalangan masyarakat yang paling membutuhkan. Pemerintah Indonesia telah merespons persoalan ini dengan sejumlah kebijakan, di antaranya Undang-Undang Nomor 31 Tahun 1999 jo. UU Nomor 20 Tahun 2001 tentang Pemberantasan Tindak Pidana Korupsi, Peraturan Menteri Kesehatan Nomor 16 Tahun 2019 tentang Pencegahan dan Penanganan Kecurangan (Fraud) dalam Pelaksanaan Program JKN, serta Undang-Undang Nomor 17 Tahun 2023 tentang Kesehatan. Komisi Pemberantasan Korupsi (KPK) juga turut aktif mendorong penguatan praktik anti korupsi di sektor kesehatan, khususnya sejak tahun 2023. Namun, pertanyaan mendasar yang perlu dijawab adalah: seberapa efektif kebijakan-kebijakan tersebut dalam menurunkan tingkat korupsi di sektor kesehatan?
Berdasarkan latar belakang yang telah dipaparkan, penelitian ini merumuskan permasalahan sebagai berikut:
Tujuan dari penulisan esai ilmiah ini adalah:
Esai ini berargumen bahwa meskipun Indonesia telah memiliki kerangka kebijakan anti korupsi yang cukup komprehensif di sektor kesehatan, efektivitas implementasinya masih tergolong rendah akibat kelemahan koordinasi antarinstansi, lemahnya pengawasan, defisiensi teknologi, serta budaya organisasi yang belum sepenuhnya berorientasi pada integritas. Dibutuhkan pendekatan holistik yang menggabungkan penguatan regulasi, pemanfaatan teknologi informasi, dan reformasi budaya institusional untuk mewujudkan sektor kesehatan yang bersih dan akuntabel.
Korupsi secara umum didefinisikan sebagai penyalahgunaan kekuasaan yang dipercayakan untuk kepentingan pribadi (Transparency International Indonesia, 2023). Dalam konteks sektor kesehatan, korupsi mencakup berbagai manifestasi seperti suap kepada tenaga medis, penggelembungan harga (markup) dalam pengadaan alat kesehatan dan obat-obatan, klaim palsu atau fiktif kepada lembaga asuransi, serta penyalahgunaan wewenang pejabat untuk memenangkan tender pengadaan (Karunia, 2023).
Konsep fraud (kecurangan) dalam sektor kesehatan merujuk pada tindakan yang disengaja untuk memperoleh manfaat finansial yang tidak sah melalui manipulasi sistem layanan kesehatan. Dalam program Jaminan Kesehatan Nasional (JKN) di Indonesia, fraud mencakup upcoding (manipulasi kode diagnosis untuk menaikkan klaim), phantom billing (penagihan layanan yang tidak pernah diberikan), penggunaan identitas peserta palsu, dan perpanjangan masa rawat inap yang tidak diperlukan secara medis (Tito et al., 2024).
Evaluasi kebijakan publik merupakan proses sistematis untuk menilai sejauh mana suatu kebijakan mencapai tujuannya. Dalam konteks anti korupsi, evaluasi kebijakan mengkaji efektivitas (sejauh mana tujuan tercapai), efisiensi (penggunaan sumber daya), ketepatan sasaran, serta keberlanjutan program. Kerangka evaluasi ini penting untuk mengidentifikasi kesenjangan antara kebijakan di atas kertas dengan implementasi di lapangan.
Teori utama yang digunakan dalam analisis ini adalah Fraud Triangle Theory yang dikembangkan oleh Donald Cressey (1953). Teori ini menjelaskan bahwa tindakan kecurangan terjadi ketika tiga elemen bertemu secara bersamaan: tekanan (pressure), kesempatan (opportunity), dan rasionalisasi (rationalization). Dalam konteks sektor kesehatan Indonesia, tekanan muncul dari beban keuangan rumah sakit, kesempatan muncul dari lemahnya sistem pengawasan, dan rasionalisasi muncul dari normalisasi budaya koruptif dalam birokrasi (Wahyuni dan Budiwitjaksono, 2017).
Selain itu, digunakan pula Fraud Hexagon Theory (Vousinas, 2019) yang mengembangkan Fraud Triangle dengan menambahkan tiga elemen baru: kemampuan (capability), kolusi (collusion/arrogance), dan ego. Teori ini lebih komprehensif dalam menjelaskan kecurangan sistemik yang melibatkan banyak aktor, sebagaimana yang terjadi dalam kasus korupsi pengadaan alat kesehatan dan fraud program JKN di Indonesia (Dinata & Asih, 2024).
Principal-Agent Theory juga relevan untuk menjelaskan korupsi di sektor kesehatan. Teori ini menyatakan bahwa masalah korupsi muncul akibat asimetri informasi antara prinsipal (pemerintah, lembaga penjamin) dan agen (rumah sakit, tenaga kesehatan). Ketika agen memiliki informasi yang jauh lebih lengkap daripada prinsipal, terbuka peluang untuk memanipulasi informasi demi keuntungan pribadi (Vian, 2020)
Teori Tata Kelola Pemerintahan yang Baik (Good Governance) menekankan pentingnya transparansi, akuntabilitas, partisipasi, dan penegakan hukum sebagai pilar pencegahan korupsi. Bowra et al. (2022) menegaskan bahwa pendekatan anti korupsi yang efektif dalam sistem kesehatan harus mengintegrasikan mekanisme transparansi dan akuntabilitas secara menyeluruh, bukan hanya bersifat parsial.
Vian (2020) dalam kajian komprehensifnya menyatakan bahwa pendekatan anti korupsi di sektor kesehatan memerlukan kerangka konseptual yang memadukan dimensi transparansi, akuntabilitas, dan pemberdayaan masyarakat sipil. Kajian ini menjadi rujukan global dalam penyusunan kebijakan anti korupsi di sektor kesehatan. Gorodensky et al. (2022) melalui studi wawancara mendalam terhadap organisasi kesehatan internasional menemukan bahwa WHO, UNDP, Bank Dunia, dan Global Fund telah meningkatkan upaya anti korupsi sejak pandemi Covid-19, namun masih menghadapi hambatan berupa kurangnya panduan operasional yang jelas.
Di tingkat nasional, Susanti et al. (2022) dalam laporan untuk U4 Anti-Corruption Resource Centre menemukan bahwa fraud dan korupsi dalam program JKN menyebabkan kerugian finansial signifikan dan menurunkan kualitas layanan kesehatan. Studi ini juga menyoroti bahwa upaya pencegahan fraud belum diimplementasikan secara optimal, sebagian karena ketidakjelasan pembagian tanggung jawab dan minimnya panduan manajemen risiko fraud.
Tito et al. (2024) melalui scoping review terhadap 20 artikel menemukan bahwa faktor pemicu fraud dalam program JKN meliputi kurangnya pemahaman tentang sistem diagnosis BPJS Kesehatan, ketidakpuasan dengan sistem INA-CBGs, lemahnya pengawasan internal, dan faktor finansial institusional. Sementara itu, Sari et al. (2022) menemukan bahwa implementasi kebijakan pencegahan fraud di Rumah Sakit Nasional Diponegoro Jawa Tengah masih belum optimal karena lemahnya koordinasi antar unit.
Glynn (2022) melalui pendekatan systems thinking menegaskan bahwa korupsi di sektor kesehatan tidak dapat ditangani secara parsial; diperlukan pendekatan sistem yang mempertimbangkan interaksi kompleks antaraktor dan struktur insentif yang ada. Penelitian ini melengkapi pendekatan yang telah ada dengan mengkaji secara menyeluruh efektivitas kebijakan yang telah diterapkan di Indonesia.
Korupsi di sektor kesehatan Indonesia memiliki pola yang sistemik dan beragam. Berdasarkan data ICW (2014), kasus korupsi di sektor kesehatan secara konsisten masuk dalam daftar sektor dengan kerugian negara terbesar setiap tahunnya. Bentuk korupsi yang paling dominan adalah korupsi pengadaan alat kesehatan, korupsi dalam pembangunan infrastruktur kesehatan, dan fraud dalam sistem klaim JKN.
Dalam konteks pengadaan alat kesehatan, Karunia (2023) mengidentifikasi berbagai modus operandi, mulai dari penggelembungan harga (markup), pengadaan fiktif, kolusi antara pejabat pengadaan dengan vendor, hingga penerimaan gratifikasi. Kasus-kasus ini melibatkan pejabat di berbagai tingkatan, mulai dari kepala puskesmas hingga direktur rumah sakit daerah. Ketidakseimbangan informasi antara pihak pembeli (instansi kesehatan) dan penjual (vendor alat kesehatan) menciptakan celah yang dimanfaatkan untuk manipulasi harga.
Fraud dalam program JKN menjadi perhatian tersendiri mengingat skala program yang sangat besar. Program JKN yang dikelola BPJS Kesehatan menanggung lebih dari 260 juta peserta, sehingga potensi kerugian akibat fraud sangat besar. Penelitian yang dipublikasikan dalam International Journal of Health and Pharmaceutical Analysis (2025) mengidentifikasi berbagai bentuk fraud JKN, antara lain upcoding (manipulasi kode diagnosis untuk menaikkan klaim), phantom billing (penagihan layanan tidak nyata), penyalahgunaan identitas peserta, dan perpanjangan masa rawat inap yang tidak diperlukan. Pelaku fraud tidak hanya dari sisi fasilitas kesehatan, tetapi juga melibatkan peserta, petugas BPJS, dan pemasok obat atau alat kesehatan.
Hasil evaluasi Evaluation of Fraud Prevention Policies in the National Health Insurance System (MPPKI, 2024) menunjukkan bahwa KPK telah menemukan kecurangan senilai Rp 35 miliar di tiga rumah sakit. Angka ini kemungkinan besar hanyalah puncak gunung es dari total fraud yang terjadi di seluruh jaringan fasilitas kesehatan nasional. Pandemi Covid-19 turut memperparah situasi ini; Mahmud et al. (2024) dalam studinya terhadap sektor kesehatan Malaysia menemukan bahwa ketidakseimbangan penawaran-permintaan selama pandemi, ketidakpastian situasi, dan gangguan pada aktivitas inti institusi secara signifikan meningkatkan risiko korupsi.
Indonesia memiliki kerangka hukum anti korupsi yang cukup komprehensif secara normatif. Fondasi hukumnya adalah Undang-Undang Nomor 31 Tahun 1999 jo. UU Nomor 20 Tahun 2001 tentang Pemberantasan Tindak Pidana Korupsi, yang memberikan landasan hukum bagi penuntutan kasus korupsi termasuk di sektor Kesehatan (Ruhly, 2025). KPK sebagai lembaga independen memiliki kewenangan penyidikan, penuntutan, dan pencegahan korupsi.
Secara sektoral, Peraturan Menteri Kesehatan Nomor 16 Tahun 2019 tentang Pencegahan dan Penanganan Kecurangan (Fraud) Serta Pengenaan Sanksi Administrasi Terhadap Kecurangan (Fraud) Dalam Pelaksanaan Program Jaminan Kesehatan merupakan regulasi teknis utama dalam pencegahan fraud JKN. Regulasi ini mewajibkan setiap fasilitas kesehatan membentuk Tim Pencegahan Kecurangan, melaksanakan audit internal, dan menerapkan sistem deteksi dini berbasis teknologi informasi. Undang-Undang Nomor 17 Tahun 2023 tentang Kesehatan kemudian mempertegas komitmen pemerintah terhadap prinsip keadilan, transparansi, dan akuntabilitas dalam penyelenggaraan layanan kesehatan.
Pada level operasional, BPJS Kesehatan melalui Peraturan Direksi Nomor 67 Tahun 2021 mengatur mekanisme pencegahan fraud dalam pengelolaan klaim. Implementasinya mencakup verifikasi digital, sistem audit klaim berbasis data, dan pemanfaatan big data untuk mendeteksi pola klaim yang anomali. Studi di BPJS Kesehatan Cabang Yogyakarta (At-Taradhi, 2025) menemukan bahwa mekanisme pengendalian fraud secara formal telah tersusun dan selaras dengan kebijakan nasional, namun masih terdapat kesenjangan operasional yang signifikan.
Selain regulasi formal, pemerintah juga menjalankan program-program pencegahan berbasis integritas. KPK melalui program Wilayah Bebas Korupsi (WBK) dan Wilayah Birokrasi Bersih dan Melayani (WBBM) mendorong rumah sakit dan dinas kesehatan untuk membangun zona integritas. KPK juga secara aktif mendorong penguatan praktik anti korupsi di sektor kesehatan melalui bimbingan teknis dan monitoring (KPK, 2023, dikutip dalam Ruhly, 2025).
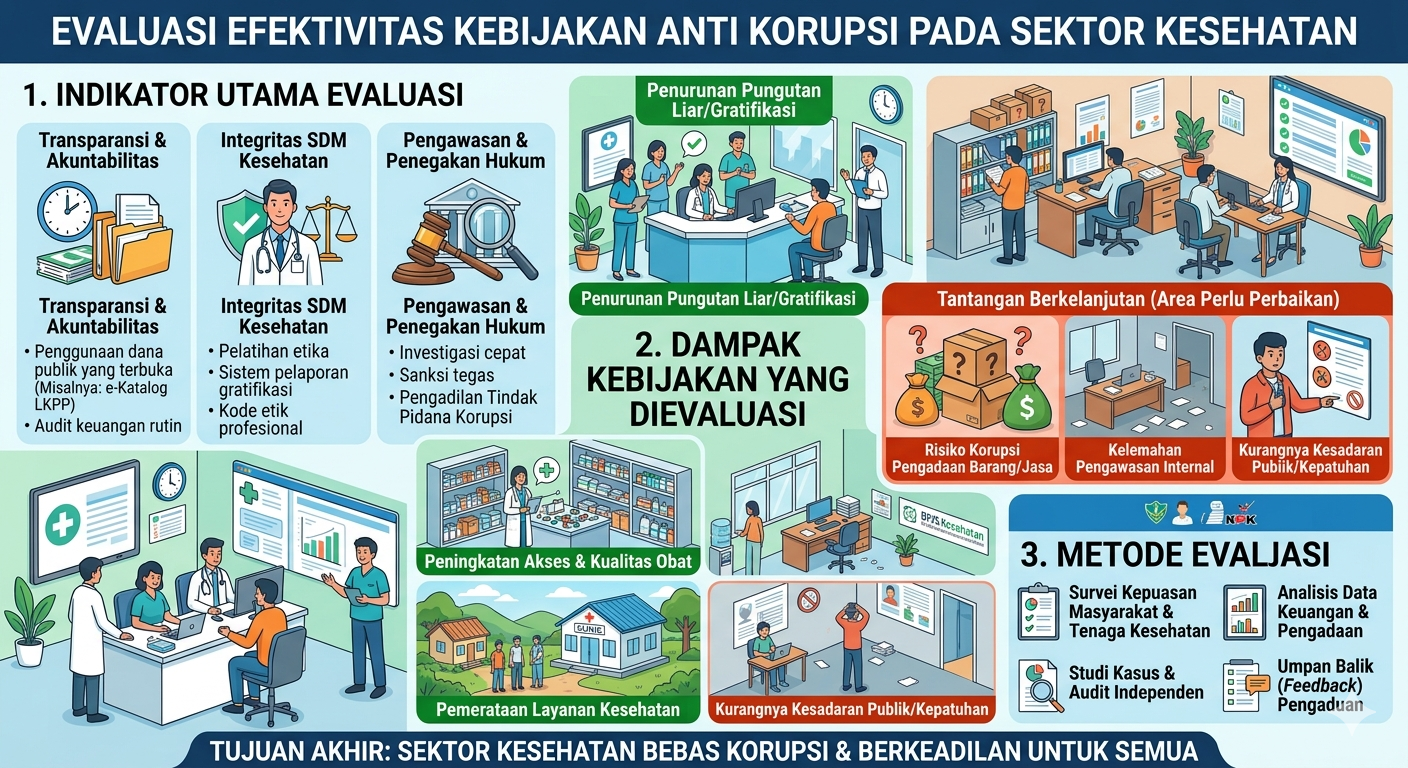
Evaluasi efektivitas kebijakan anti korupsi di sektor kesehatan Indonesia dapat dilakukan melalui beberapa indikator: (a) tren Indeks Persepsi Korupsi (IPK), (b) Indeks Perilaku Anti Korupsi (IPAK), (c) hasil evaluasi implementasi kebijakan di lapangan, dan (d) perbandingan dengan standar internasional.
Dari sisi IPK, data Transparency International Indonesia (2023) menunjukkan bahwa skor IPK Indonesia pada tahun 2022 mengalami penurunan paling signifikan sepanjang era reformasi, yaitu turun ke skor 34, yang menempatkan Indonesia pada posisi sepertiga negara terkorup di dunia dan berada di bawah rata-rata Asia-Pasifik (skor 45). Indonesia juga menempati peringkat ke-7 dari 11 negara di Asia Tenggara, jauh di bawah Singapura (83), Malaysia (47), dan Vietnam (42). Meskipun pada 2024 skor Indonesia naik menjadi 37 karena perubahan metodologi, pakar UGM menyatakan bahwa jika menggunakan metodologi yang sama, skornya tidak berubah secara signifikan (UGM, 2025).
IPAK Indonesia juga menunjukkan tren yang memprihatinkan. Data BPS (2023) mencatat IPAK Indonesia tahun 2023 sebesar 3,92, turun dari 3,93 pada tahun 2022. Pada tahun 2024, IPAK kembali turun menjadi 3,85. Penurunan berkelanjutan ini mengindikasikan bahwa perilaku anti korupsi masyarakat, termasuk di sektor pelayanan publik seperti kesehatan, belum mengalami perbaikan yang berarti.
Evaluasi implementasi kebijakan pencegahan fraud dalam program JKN menunjukkan hasil yang beragam. Studi MPPKI (2024) menyimpulkan bahwa meskipun kebijakan pencegahan fraud dalam sistem JKN telah diimplementasikan, efektivitasnya masih rendah akibat kurangnya koordinasi antarstakeholder, definisi yang tidak jelas, dan lemahnya pengawasan. Sari et al. (2022) juga menemukan bahwa implementasi kebijakan Permenkes 16/2019 di Rumah Sakit Nasional Diponegoro masih jauh dari optimal.
Studi Susanti et al. (2022) untuk U4 Anti-Corruption Resource Centre secara tegas menyatakan bahwa upaya memperkuat langkah-langkah pencegahan fraud di tingkat pusat dan daerah masih tidak memadai dan belum diimplementasikan secara optimal. Hal ini sebagian disebabkan oleh ketidakjelasan pembagian tanggung jawab dan tidak adanya panduan yang jelas tentang manajemen risiko fraud. Temuan ini sangat konsisten dengan evaluasi yang dilakukan oleh Gorodensky et al. (2022) pada tingkat organisasi internasional, yang menemukan bahwa implementasi mekanisme anti korupsi seringkali terhambat oleh absennya panduan operasional yang konkret.
Dari perspektif komparatif, hambatan utama yang ditemukan di Indonesia sejalan dengan temuan global. Studi International Journal of Innovative Research and Scientific Studies (2025) yang mengkaji korupsi medis secara global mengidentifikasi tiga hambatan utama reformasi anti korupsi: tangkapan regulasi (regulatory capture), normalisasi budaya suap, dan tidak adanya perlindungan bagi pelapor (whistleblower). Ketiga hambatan ini sangat relevan dalam konteks Indonesia, di mana budaya gratifikasi masih cukup lazim dan sistem perlindungan whistleblower masih lemah.
Di sisi positif, terdapat beberapa kemajuan yang patut dicatat. Hana (2025) dalam studinya tentang BPJS Kesehatan Cabang Yogyakarta menemukan bahwa mekanisme deteksi fraud secara formal telah tersusun, dan terdapat potensi perbaikan yang signifikan jika didukung dengan implementasi yang lebih konsisten. Griffore et al. (2023) juga menyoroti bahwa mekanisme anti korupsi, transparansi, dan akuntabilitas (ACTA) di sektor pengadaan kesehatan memiliki potensi besar untuk mengurangi risiko korupsi, terutama jika didukung dengan sistem teknologi informasi yang terintegrasi.
Berdasarkan analisis yang telah dilakukan, dapat ditarik beberapa kesimpulan yang menjawab rumusan masalah yang diajukan.
Pertama, korupsi di sektor kesehatan Indonesia memiliki pola yang sistemik dan berlapis, mencakup korupsi pengadaan alat kesehatan dengan modus markup dan pengadaan fiktif, serta fraud dalam program JKN dengan modus upcoding, phantom billing, dan penyalahgunaan identitas. Korupsi ini melibatkan berbagai aktor mulai dari petugas lapangan hingga pejabat tinggi, dengan potensi kerugian yang sangat besar bagi keuangan negara dan kualitas layanan Kesehatan.
Kedua, Indonesia telah memiliki kerangka kebijakan anti korupsi yang cukup komprehensif, mulai dari UU Tipikor, Permenkes 16/2019 tentang pencegahan fraud JKN, UU Kesehatan 17/2023, hingga program integritas KPK. Kerangka ini secara normatif sudah cukup memadai untuk menjadi landasan pemberantasan korupsi di sektor kesehatan.
Ketiga, efektivitas kebijakan anti korupsi tersebut masih tergolong rendah. Indikator IPK, IPAK, dan hasil studi lapangan secara konsisten menunjukkan bahwa implementasi di lapangan masih jauh dari harapan. Hambatan utama meliputi lemahnya koordinasi antarinstansi, ketidakjelasan panduan operasional, rendahnya kapasitas audit internal, normalisasi budaya koruptif, dan belum optimalnya pemanfaatan teknologi informasi untuk deteksi fraud.
Berdasarkan temuan-temuan ini, penelitian merekomendasikan beberapa langkah strategis. Pertama, penguatan mekanisme koordinasi lintas sektor antara KPK, Kementerian Kesehatan, BPJS Kesehatan, dan pemerintah daerah dengan panduan teknis yang jelas tentang manajemen risiko fraud. Kedua, percepatan digitalisasi sistem pengadaan dan klaim kesehatan, termasuk penerapan blockchain untuk rantai pasok farmasi dan kecerdasan buatan untuk deteksi fraud. Ketiga, penguatan sistem perlindungan whistleblower untuk mendorong pelaporan kasus korupsi. Keempat, reformasi budaya institusional melalui pendidikan anti korupsi yang berkelanjutan dan sistematis bagi seluruh tenaga kesehatan dan aparatur pemerintah di sektor kesehatan. Kelima, evaluasi berkala dan berbasis data terhadap efektivitas kebijakan yang telah ada, dengan memanfaatkan pendekatan riset evaluasi yang komprehensif.
Bps-statistics. (2023). Anti-Corruption Behavior Index ( ACBI ). 78.
Dinata, R. O., & Asih, D. K. (2024). Determinan Korupsi dengan Fraud Hexagon dalam Perspektif Dinas Kesehatan Jawa Barat. 8, 150–162.
Glynn, E. H. (n.d.). Corruption in the health sector : A problem in need of a systems-thinking approach. 1.
Gorodensky, A., Bowra, A., Saeed, G., & Kohler, J. (2022). corruption in global health systems : using key informant interviews corruption , to explore anti- accountability and transparency in international health organisations. 1–9. https://doi.org/10.1136/bmjopen-2022-064137
Griffore, K. A., Bowra, A., Guilcher, S. J. T., & Kohler, J. (2023). Corruption risks in health procurement during the COVID-19 pandemic and anti- corruption , transparency and accountability ( ACTA ) mechanisms to reduce these risks : a rapid review. Globalization and Health, 1–11. https://doi.org/10.1186/s12992-023-00994-x
Hana. (2025). No Title. 16(1).
Id, A. B., Saeed, G., Gorodensky, A., & Kohler, J. C. (2022). An exploration of anti-corruption and health in international organizations. 1–22. https://doi.org/10.1371/journal.pone.0269203
Indonesia Corruption Watch. (2014). Korupsi di sektor kesehatan mencapai Rp 594 miliar. Kebijakan Kesehatan Indonesia.
International Journal of Innovative Research and Scientific Studies. (2025). Combatting medical corruption : A global review of root causes , consequences , and evidence- based interventions. 8(2), 968–985. https://doi.org/10.53894/ijirss.v8i2.5397
Karunia. (2023). PROBLEMATIKA PEMBERANTASAN TINDAK PIDANA KORUPSI DALAM PENGADAAN ALAT KESEHATAN Kiki Karunia 1 Kristiawanto 2* Berlian Marpaung 3. 23(November).
Mahmud, N. M., Mohamed, I. S., Arshad, R., & Adam, A. (2024). Anti-Corruption Efforts in the Healthcare Sector During the Covid-19 Pandemic in Malaysia. June, 1–11. https://doi.org/10.1177/21582440241243118
Purwanti Agustini, Romauli Veranica, Dickson, E. P. M. (2025). Analysis of the Possibility of Fraud in the National Health Insurance Program in Indonesia. International Journal of Health and Pharmaceutical Analysis, 109–115.
Ruhly, S. H. D. (2025). 1 , 2 1,2. Journal of Innovation Research and Knowledge, 4(9), 6269–6276.
Sari, A. P., Jati, S. P., Shaluhiyah, Z., Masyarakat, M. K., Semarang, U. D., Program, I., Kesehatan, P. J., Fraud, P., & Sakit, R. (2022). IMPLEMENTASI KEBIJAKAN PENCEGAHAN FRAUD DALAM PELAKSANAAN PROGRAM JAMINAN KESEHATAN. 16, 128–144.
Susanti, Arifin, P., Julaeha, L., & Kirya, M. (2022). Tackling fraud and corruption in Indonesia ’ s health insurance system Series editors.
Tito, J. S., Tito, J. S., & Siregar, K. N. (2024). Jurnal Ekonomi Kesehatan Indonesia Faktor Pemicu dan Penghambat Fraud dalam Program Jaminan Kesehatan Nasional dan Strategi Pencegahannya : Sebuah Scoping Review Faktor Pemicu dan Penghambat Fraud dalam Program Jaminan Kesehatan Nasional dan Strategi Pencegahannya : Sebuah Scoping Review. 9(2). https://doi.org/10.7454/eki.v9i2.1124
Transparency International Indonesia. (2023). Korupsi, konflik dan keamanan.
Universitas Gadjah Mada. (2025). Indonesia’s Corruption Perception Index Remains Low, UGM Expert Cites Weak Institutional Reform and Deep-Rooted Corruption Culture.
Vian, T., & Vian, T. (2020). Anti-corruption , transparency and accountability in health : concepts , frameworks , and approaches frameworks , and approaches. Global Health Action, 13(1). https://doi.org/10.1080/16549716.2019.1694744
Vousinas, G. L. (2019). Advancing theory of fraud: the S.C.O.R.E. model. Journal of Financial Crime, 26(1), 372–381.
Wahyuni dan Budiwitjaksono. (2017). FRAUD TRIANGLE SEBAGAI PENDETEKSI KECURANGAN LAPORAN KEUANGAN. XXI(01), 47–61.
Kontributor: Dinda Cahyani
Editor: M. Jamaluddin Afghoni
1. PENDAHULUAN Di sebuah kelas perkuliahan, seorang mahasiswa menyerahkan laporan praktikum dengan h...
PENDAHULUAN 1.1 Latar Belakang Usia 20-an merupakan fase perkembangan yang berkaitan dengan pencaria...
1. PENDAHULUAN Di era modern, mahasiswa mengalami perubahan dalam cara berinteraksi sosial yang sema...
1. PENDAHULUAN Perkembangan teknologi digital yang berlangsung dengan sangat cepat telah membawa per...
1. PENDAHULUAN Di zaman perkembangan teknologi yang semakin canggih sekarang,semua orang bisa berbag...
PENDAHULUAN Latar Belakang Pembah...

1. PENDAHULUAN Perkembangan teknologi informasi dan komunikasi telah membawa peradaban manusia ke dalam era disrupsi digital yang masif. Ruang s...

1. PENDAHULUAN Konflik nilai di lingkungan kampus merupakan fenomena yang tidak dapat dihindari dalam kehidupan akademik modern. Keberagaman lat...

1. PENDAHULUAN Indonesia merupakan negara dengan keanekaragaman budaya yang luar biasa, terdiri dari lebih dari 1.300 suku bangsa, 700 bahasa da...

1. PENDAHULUAN Latar Belakang Agama dan negara adalah dua hal yang sangat dekat dengan kehidupan manusia. Agama hadir sebagai pedoman hidup yang...

ABSTRAK Praktik berkurban atas nama orang yang sudah meninggal merupakan fenomena yang sangat umum di masyarakat Muslim Indonesia. Namun landasa...


No comments yet.