Revita Muslimah • Apr 19 2026 • 45 Dilihat
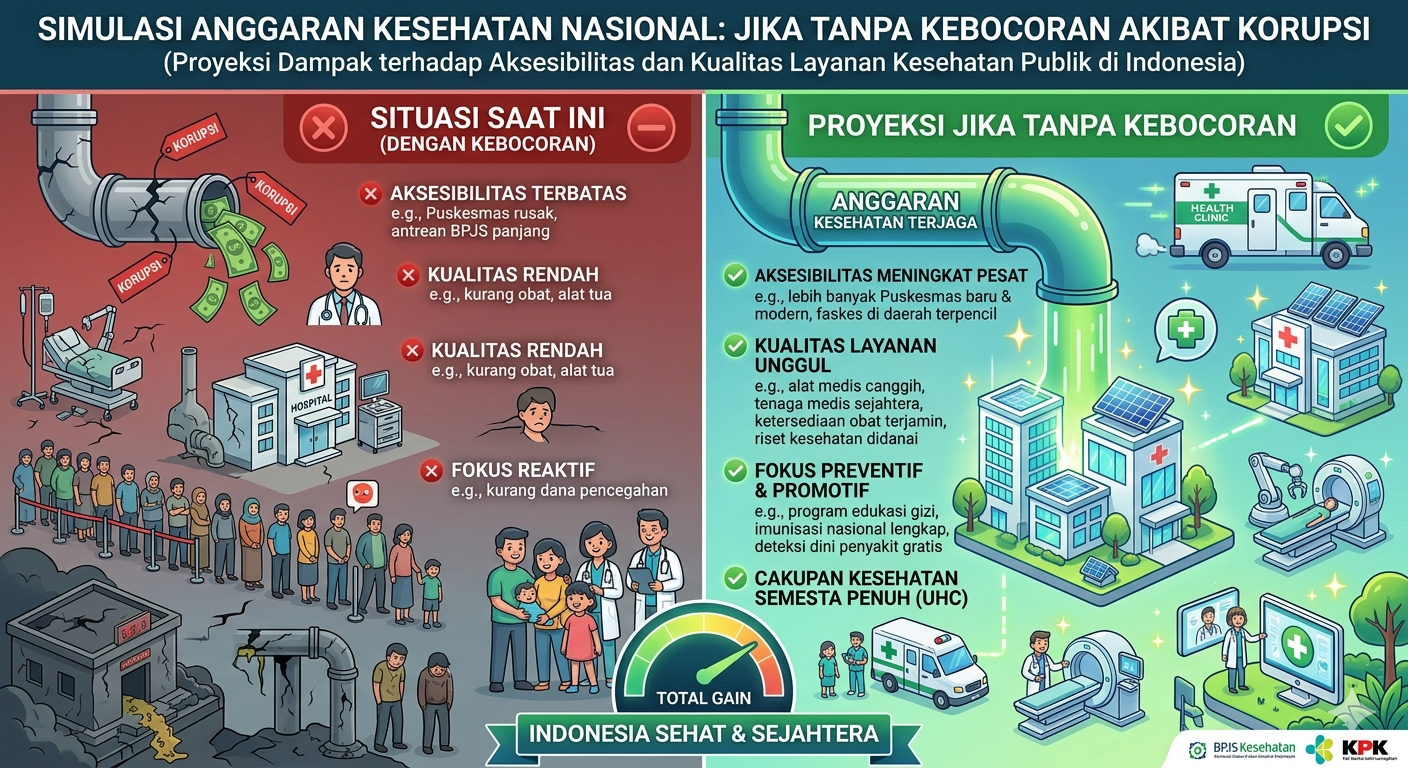
Kesehatan merupakan hak dasar setiap warga negara yang dijamin oleh Undang-Undang Dasar Negara Republik Indonesia Tahun 1945 Pasal 28H. Namun, pemenuhan hak tersebut kerap terhambat oleh berbagai persoalan sistemik, salah satunya adalah praktik korupsi yang menggerus anggaran kesehatan secara signifikan. Indonesia mengalokasikan minimal 5% dari APBN untuk sektor kesehatan sesuai amanat Undang-Undang Nomor 36 Tahun 2009 tentang Kesehatan, namun realisasi dan manfaat anggaran tersebut sering kali tidak sebanding dengan kebutuhan riil masyarakat.
Berdasarkan data Komisi Pemberantasan Korupsi (KPK), sektor kesehatan secara konsisten masuk dalam lima besar sektor dengan kasus korupsi terbanyak. Pada periode 2010-2023, KPK mencatat ratusan kasus korupsi di sektor kesehatan mulai dari pengadaan alat kesehatan, obat-obatan, pembangunan fasilitas kesehatan, hingga pengelolaan dana Jaminan Kesehatan Nasional (JKN) (Komisi Pemberantasan Korupsi, 2022). Kerugian negara dari korupsi sektor kesehatan ditaksir mencapai puluhan triliun rupiah dalam satu dekade terakhir.
Pertanyaan yang mendasar kemudian muncul: seberapa besar dampak positif yang dapat dicapai apabila seluruh anggaran kesehatan benar-benar tersalurkan tanpa kebocoran? Esai ini berupaya menjawab pertanyaan tersebut melalui pendekatan simulasi fiskal berbasis data yang tersedia secara publik. Tujuan penulisan adalah untuk: (1) mengidentifikasi besaran estimasi kebocoran anggaran kesehatan akibat korupsi, (2) memproyeksikan realokasi dana dalam skenario bebas korupsi, dan (3) menganalisis dampaknya terhadap kualitas dan aksesibilitas layanan kesehatan publik.
Argumen utama esai ini adalah bahwa pemulihan kebocoran anggaran kesehatan akibat korupsi, meskipun dalam skenario hipotetis, secara teoritik mampu merevolusi kualitas layanan kesehatan di Indonesia, khususnya bagi kelompok masyarakat rentan dan miskin. Oleh karena itu, pemberantasan korupsi di sektor kesehatan bukan sekadar tuntutan etis, melainkan investasi sistemik yang terukur dampaknya.
Korupsi dalam konteks anggaran publik didefinisikan sebagai penyalahgunaan kekuasaan yang dipercayakan untuk keuntungan pribadi yang mengakibatkan terjadinya deviasi antara anggaran yang dialokasikan dengan manfaat yang seharusnya diterima publik (Transparency International, 2023). Dalam sektor kesehatan, Vian (2008) mengklasifikasikan korupsi ke dalam beberapa tipologi: korupsi pengadaan barang dan jasa, pungutan liar di fasilitas kesehatan, manipulasi data klaim asuransi kesehatan, serta penyalahgunaan sumber daya manusia kesehatan.
Konsep kebocoran anggaran (budget leakage) merujuk pada kondisi di mana dana publik yang dialokasikan tidak sampai sepenuhnya kepada penerima manfaat yang dituju (Reinikka & Svensson, 2004). Dalam studi mereka tentang sektor pendidikan Uganda, Reinikka dan Svensson (2004) menemukan bahwa hanya 13% dana transfer pemerintah yang benar-benar sampai ke sekolah akibat korupsi di tingkat birokrasi menengah. Pola serupa ditemukan dalam berbagai studi tentang sektor kesehatan di negara berkembang.
Teori New Public Management (NPM) yang dikembangkan Hood (1991) menekankan pentingnya akuntabilitas, efisiensi, dan orientasi hasil dalam pengelolaan anggaran publik. Dalam konteks kesehatan, penerapan prinsip NPM mensyaratkan adanya mekanisme pengawasan yang ketat terhadap aliran dana, mulai dari perencanaan hingga pelaporan pertanggungjawaban. Kegagalan dalam implementasi prinsip-prinsip ini membuka celah bagi praktik korupsi.
Teori Fiscal Federalism yang dikembangkan Oates (1972) memberikan kerangka analisis tentang bagaimana desentralisasi fiskal dapat mempengaruhi efisiensi layanan publik. Dalam konteks Indonesia, desentralisasi sejak era reformasi telah menciptakan kompleksitas tata kelola anggaran kesehatan antara pemerintah pusat dan daerah, yang apabila tidak disertai kapasitas pengawasan yang memadai, justru menciptakan peluang kebocoran yang lebih besar.
Sementara itu, teori Marginal Benefit Analysis dalam ekonomi kesehatan menyatakan bahwa setiap unit tambahan anggaran kesehatan yang benar-benar digunakan secara efektif akan menghasilkan peningkatan outcome kesehatan yang terukur (Drummond et al., 2015). Teori ini menjadi landasan utama dalam memproyeksikan dampak simulasi bebas korupsi yang dikembangkan dalam esai ini.
Beberapa penelitian relevan menunjukkan keterkaitan langsung antara tingkat korupsi dan kualitas outcomes kesehatan. Gupta, Davoodi, dan Tiongson (2000) dalam studi lintas negara menemukan bahwa negara-negara dengan tingkat korupsi tinggi memiliki angka kematian bayi dan balita yang lebih tinggi serta angka harapan hidup yang lebih rendah, bahkan setelah memperhitungkan tingkat pendapatan dan pengeluaran kesehatan.
Di Indonesia, penelitian Mahkamah Agung dan KPK (2022) menemukan bahwa kasus korupsi pengadaan alat kesehatan mencapai 40% dari total kasus korupsi sektor kesehatan (Komisi Pemberantasan Korupsi, 2022). Indonesia Corruption Watch (ICW) dalam laporannya (2023) mencatat bahwa rata-rata kerugian negara dari korupsi sektor kesehatan selama 2018-2022 mencapai Rp 3,2 triliun per tahun (Indonesia Corruption Watch, 2023). Esai ini melengkapi penelitian tersebut dengan pendekatan simulasi proyeksi yang lebih komprehensif.
Pada APBN 2023, anggaran kesehatan Indonesia ditetapkan sebesar Rp 178,7 triliun atau sekitar 5,6% dari total APBN (Kementerian Keuangan Republik Indonesia, 2023). Angka ini mencakup belanja Kementerian Kesehatan, Dana Alokasi Khusus (DAK) Kesehatan, serta subsidi program JKN. Untuk mengestimasi kebocoran, penulis menggunakan tiga pendekatan:
Dengan mengintegrasikan ketiga pendekatan tersebut, estimasi konservatif kebocoran anggaran kesehatan Indonesia berada pada kisaran Rp 10-18 triliun per tahun. Dalam simulasi ini, penulis menggunakan angka tengah Rp 14 triliun sebagai dasar proyeksi skenario bebas korupsi.
Apabila dana Rp 14 triliun yang selama ini bocor akibat korupsi dapat dipulihkan sepenuhnya, terdapat beberapa skenario realokasi yang memiliki dampak signifikan terhadap layanan kesehatan publik. Simulasi ini merujuk pada unit cost standar layanan kesehatan yang digunakan Kemenkes dan BPJS Kesehatan.
Dana sebesar Rp 5 triliun dialokasikan untuk subsidi tambahan iuran JKN bagi kelompok Penerima Bantuan Iuran (PBI). Dengan iuran PBI sebesar Rp 42.000 per orang per bulan (Kementerian Keuangan Republik Indonesia, 2023), dana ini mampu menanggung iuran sekitar 9,9 juta jiwa tambahan selama satu tahun penuh. Ini setara dengan sekitar 3,6% dari total penduduk Indonesia yang saat ini belum terlindungi JKN.
Dengan anggaran Rp 4 triliun, pemerintah dapat membangun sekitar 200 Puskesmas baru berstandar lengkap (rata-rata biaya pembangunan Rp 15-20 miliar per unit) atau merehabilitasi lebih dari 500 Puskesmas yang saat ini dalam kondisi rusak. Kementerian Kesehatan mencatat bahwa pada 2022, masih terdapat sekitar 1.178 kecamatan yang belum memiliki Puskesmas (Kementerian Kesehatan Republik Indonesia, 2022).
Alokasi Rp 3 triliun untuk buffer stock obat-obatan esensial nasional dapat memenuhi kebutuhan obat generik Puskesmas seluruh Indonesia selama minimal 6 bulan. Ini krusial mengingat kelangkaan obat di fasilitas kesehatan primer masih menjadi persoalan yang dilaporkan dalam survei Riskesdas (Kementerian Kesehatan Republik Indonesia, 2022).
Sisa dana Rp 2 triliun dapat dialokasikan untuk penguatan tenaga kesehatan di daerah terpencil, pelatihan, dan insentif dokter spesialis yang bersedia bertugas di daerah 3T (Tertinggal, Terdepan, dan Terluar). Secara agregat, ketiga skenario realokasi ini berpotensi mentransformasi landscape layanan kesehatan Indonesia secara fundamental.
Mengacu pada studi efektivitas belanja kesehatan di negara berkembang (Wagstaff & Claeson, 2004), setiap peningkatan 1% pengeluaran kesehatan yang efektif berkorelasi dengan penurunan angka kematian bayi sebesar 0,23% dan peningkatan harapan hidup rata-rata 0,04 tahun. Dengan penambahan efektif senilai Rp 14 triliun (sekitar 7,8% dari total anggaran kesehatan 2023), proyeksi dampaknya cukup signifikan.
Dalam konteks perluasan JKN, studi Johanssen, Soebroto, dan Kusuma (2022) menunjukkan bahwa setiap 1 juta penerima manfaat JKN baru yang tercakup berpotensi menurunkan angka kematian ibu sebesar 1,8% dan meningkatkan cakupan imunisasi dasar lengkap sebesar 3,2%. Dengan tambahan hampir 10 juta penerima JKN dari skenario A, dampaknya terhadap angka kematian ibu dan cakupan imunisasi nasional berpotensi sangat bermakna secara statistik.
Dari dimensi keadilan sosial, pemulihan dana korupsi juga berdampak langsung pada penurunan kesenjangan akses kesehatan antara masyarakat perkotaan dan pedesaan. Data BPS (2023) menunjukkan bahwa 68% kasus gagal berobat akibat keterbatasan biaya terjadi di wilayah perdesaan. Dengan perluasan infrastruktur Puskesmas dan jangkauan JKN, disparitas ini diproyeksikan dapat berkurang secara substansial dalam kurun 5-10 tahun.
Lebih jauh, perspektif makroekonomi menunjukkan bahwa investasi kesehatan yang efisien memiliki multiplier effect terhadap produktivitas tenaga kerja. Bank Dunia (2022) memperkirakan bahwa setiap dolar yang diinvestasikan secara efektif dalam layanan kesehatan primer di negara berkembang menghasilkan return ekonomi rata-rata tiga hingga empat kali lipat melalui peningkatan produktivitas dan penurunan biaya sakit (World Bank, 2022). Ini menjadikan pemulihan kebocoran anggaran kesehatan bukan hanya agenda kesehatan, tetapi juga agenda pembangunan ekonomi nasional.
Simulasi yang dilakukan dalam esai ini secara konsisten menunjukkan bahwa kebocoran anggaran kesehatan akibat korupsi yang diestimasi konservatif pada kisaran Rp 10-18 triliun per tahun merupakan kehilangan besar bagi kapasitas sistem kesehatan Indonesia. Dalam skenario hipotetis tanpa korupsi, dana yang dipulihkan mampu memperluas cakupan JKN bagi hampir 10 juta jiwa, membangun ratusan Puskesmas baru, serta menjamin ketersediaan obat esensial di seluruh pelosok negeri.
Temuan utama esai ini menegaskan tiga hal: pertama, korupsi di sektor kesehatan bukan sekadar persoalan etika dan hukum, melainkan penyebab langsung dari defisit layanan kesehatan yang ditanggung masyarakat. Kedua, estimasi kebocoran yang ada sudah cukup besar untuk secara material mengubah wajah sistem kesehatan nasional apabila dapat dipulihkan. Ketiga, pendekatan simulasi fiskal memiliki nilai strategis dalam advokasi kebijakan karena menerjemahkan kerugian abstrak korupsi menjadi konsekuensi nyata yang dapat dikuantifikasi.
Implikasi dari analisis ini mengarah pada urgensi reformasi tata kelola keuangan kesehatan yang komprehensif, meliputi: (1) penguatan sistem e-procurement dan audit digital dalam pengadaan alat dan obat kesehatan; (2) peningkatan kapasitas Aparat Pengawasan Intern Pemerintah (APIP) di bidang kesehatan; (3) penguatan regulasi whistleblower protection untuk mendorong pelaporan korupsi dari dalam sistem; dan (4) penerapan open budget mechanism yang memungkinkan publik memantau aliran anggaran kesehatan secara real-time.
Akhirnya, esai ini berargumen bahwa komitmen terhadap kesehatan sebagai hak asasi manusia hanya akan bermakna apabila disertai komitmen yang sama kuatnya terhadap integritas tata kelola anggaran. Tanpa pembenahan yang serius terhadap kebocoran akibat korupsi, alokasi anggaran kesehatan sebesar apapun tidak akan pernah mencukupi untuk memenuhi harapan masyarakat Indonesia akan layanan kesehatan yang berkualitas, merata, dan berkeadilan.
Badan Pemeriksa Keuangan Republik Indonesia. (2022). Ikhtisar Hasil Pemeriksaan Semester I Tahun 2022. BPK RI. https://www.bpk.go.id
Badan Pusat Statistik. (2023). Statistik Kesejahteraan Rakyat 2023. BPS. https://www.bps.go.id
Drummond, M. F., Sculpher, M. J., Claxton, K., Stoddart, G. L., & Torrance, G. W. (2015). Methods for the economic evaluation of health care programmes (4th ed.). Oxford University Press.
Gupta, S., Davoodi, H., & Tiongson, E. (2000). Corruption and the provision of health care and education services (IMF Working Paper WP/00/116). International Monetary Fund.
Hood, C. (1991). A public management for all seasons? Public Administration, 69(1), 3–19. https://doi.org/10.1111/j.1467-9299.1991.tb00779.x
Indonesia Corruption Watch. (2023). Laporan tren penindakan kasus korupsi 2022. ICW. https://antikorupsi.org
Johanssen, A., Soebroto, D., & Kusuma, R. (2022). Evaluasi dampak perluasan program JKN terhadap outcomes kesehatan ibu dan anak di Indonesia. Jurnal Kesehatan Masyarakat Nasional, 17(2), 88–97. https://doi.org/10.21109/kesmas.v17i2.xxxx
Komisi Pemberantasan Korupsi. (2022). Laporan tahunan KPK 2022. KPK RI. https://www.kpk.go.id
Kementerian Keuangan Republik Indonesia. (2023). Nota Keuangan dan APBN 2023. Kemenkeu RI. https://www.kemenkeu.go.id
Kementerian Kesehatan Republik Indonesia. (2022). Laporan kinerja Kemenkes 2022. Kemenkes RI. https://www.kemkes.go.id
Oates, W. E. (1972). Fiscal federalism. Harcourt Brace Jovanovich.
Reinikka, R., & Svensson, J. (2004). Local capture: Evidence from a central government transfer program in Uganda. The Quarterly Journal of Economics, 119(2), 679–705. https://doi.org/10.1162/0033553041382120
Transparency International. (2023). Corruption perceptions index 2022. Transparency International. https://www.transparency.org
Vian, T. (2008). Review of corruption in the health sector: Theory, methods and interventions. Health Policy and Planning, 23(2), 83–94. https://doi.org/10.1093/heapol/czm048
Wagstaff, A., & Claeson, M. (2004). The millennium development goals for health: Rising to the challenges. World Bank Publications. https://doi.org/10.1596/0-8213-5792-8
World Bank. (2022). World development report 2022: Finance for an equitable recovery. World Bank Group. https://doi.org/10.1596/978-1-4648-1730-4
World Health Organization & Transparency International. (2021). The impact of corruption on healthcare quality and access in low- and middle-income countries. WHO. https://www.who.int
Kontributor: Revita Muslimah
Editor: M. Jamaluddin Afghoni
1. PENDAHULUAN Di sebuah kelas perkuliahan, seorang mahasiswa menyerahkan laporan praktikum dengan h...
PENDAHULUAN 1.1 Latar Belakang Usia 20-an merupakan fase perkembangan yang berkaitan dengan pencaria...
1. PENDAHULUAN Di era modern, mahasiswa mengalami perubahan dalam cara berinteraksi sosial yang sema...
1. PENDAHULUAN Perkembangan teknologi digital yang berlangsung dengan sangat cepat telah membawa per...
1. PENDAHULUAN Di zaman perkembangan teknologi yang semakin canggih sekarang,semua orang bisa berbag...
PENDAHULUAN Latar Belakang Pembah...

1. PENDAHULUAN Kehadiran teknologi Kecerdasan Buatan (AI), khususnya Generative AI seperti model bahasa besar, telah membawa revolusi luar biasa...

1. PENDAHULUAN 1.1. Latar Belakang Sektor kesehatan dan gizi merupakan fondasi fundamental bagi produktivitas nasional dan keberlanjutan pembang...

1. PENDAHULUAN “Pak, kambing ini umurnya baru setahun kurang sebulan, boleh buat kurban tidak?” Pertanyaan seperti ini kerap muncul ...

1. PENDAHULUAN Dunia modern menyaksikan paradoks yang mencolok: kemajuan teknologi dan ilmu pengetahuan yang pesat tidak diimbangi dengan perkem...

1. PENDAHULUAN Korupsi adalah masalah bersama yang dihadapi negara-negara didunia. Korupsi menjadi kanker yang merusak pembangunan sebuah ...


No comments yet.